Dializa este o terapie de înlocuire renală care curăță corpul de deșeuri și îndepărtează excesul de apă atunci când rinichii nu își pot îndeplini funcțiile. Metodele de dializă utilizate în prezent sunt hemodializa și dializa peritoneală. În ce se deosebesc unul de altul? Cum se face dializa? Care sunt complicațiile?
Dializă (gr. dializă (adică dizolvarea, separarea) este o terapie de substituție renală care, în cazul pacienților care suferă de insuficiență renală în stadiu final, permite purificarea metaboliților și a excesului de apă din sânge. Dializa poate fi utilizată și la pacienții care au fost otrăviți, de exemplu, cu etil glicol. Ce metode de dializă sunt utilizate în prezent? Care sunt indicațiile de utilizare a acestora? Și care sunt pericolele dializei?
Hemodializa
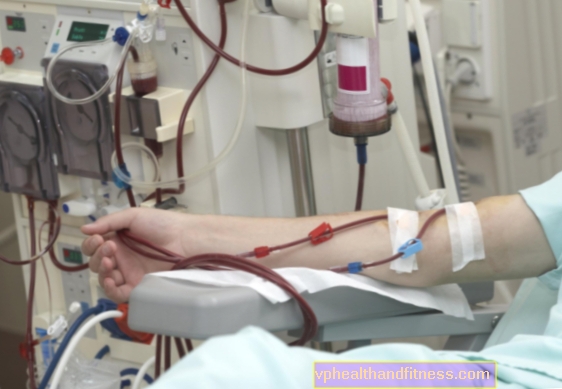
Hemodializa este tratamentul dominant pentru insuficiența renală acută și cronică, iar scopul său este de a elimina toxinele din sângele pacientului. Se efectuează folosind un aparat de hemodializă numit rinichi artificial. Datorită acestuia, substanțele prezente în sânge trec prin membrana semipermeabilă în fluidul de dializă prin difuzie, iar excesul de apă conținut în plasmă este îndepărtat prin oxidare.
Timpul inițierii tratamentului de dializă depinde de rezultatele testelor de sânge biochimice ale pacientului și de prezența simptomelor clinice. De obicei, hemodializa se începe atunci când clearance-ul creatininei este mai mic de 10 ml / min, ceea ce corespunde unei concentrații serice de creatinină de 8-10 mg / dl, iar în nefropatiile diabetice - 6-7 mg / dl.
Hemodializă: acces vascular
Pentru hemodializă, este necesar accesul la circulația pacientului, asigurând fluxul sanguin în intervalul 200-450 ml / min. În mod ideal, accesul trebuie creat înainte de a fi necesară dializa cronică. Dacă este necesară dializă urgentă, se recomandă obținerea unui acces vascular temporar prin introducerea unui cateter în vena jugulară internă sau femurală.
Accesul preferat în dializa cronică este o fistulă arteriovenoasă care poate fi menținută ani de zile. Este creat prin unirea chirurgicală a unei artere și a unei vene - cel mai adesea o arteră radială cu o venă cefalică. Este o conexiune la capătul venei cu o arteră, capătul venei către partea arterială sau partea venei către partea arterială.
Este extrem de important să nu folosiți fistula nou creată pentru o perioadă de aproximativ 2-4 luni - în acest timp se lărgește - „arterializare”. Interesant este faptul că palparea unei fistule arteriovenoase active poate dezvălui o undă, iar auscultația prezintă un suflu vascular caracteristic.
Merită să ne amintim despre complicațiile accesului vascular cronic. Acestea includ îngustarea care duce la afectarea fluxului sanguin, tromboză, infecții ale pielii și / sau eroziuni, scurgere venoasă insuficientă, ischemie a membrelor datorată furtului de sânge, hipertensiune venoasă, pseudoaneurisme și insuficiență cardiacă.
Citește și: Rinichi artificial (dializator): cum funcționează? Tipuri de dializatoare Rinichi: structură și funcții Durerea la rinichi - cauze, simptome și tratamentul durerii la rinichiHemodializa: indicații
Indicațiile pentru hemodializă pot fi împărțite în absolute și relative.
Indicațiile absolute includ:
- pericardită uremică
- hiperkaliemie severă (> 6,5 mmol / l)
- concentrația serică de uree> 250 mg / dl
- suprasarcină lichidă care nu răspunde la diuretice (edem pulmonar)
- acidoză refractară (bicarbonat <13 mmol / L)
Cele relative includ:
- azotaemie simptomatică (inclusiv encefalopatie)
- prezența toxinelor dializabile (de exemplu, în caz de otrăvire cu droguri)
Medicamentele și toxinele care sunt eliminate prin hemodializă sunt:
- acetaminofen
- alcooli (etanol, metanol, izopropanol, etilen glicol)
- amfetamină
- arsenic
- barbiturice
- inhibitori ai monoaminooxidazei
- carbamazepină
- acid acetilsalicilic
- acid valproic
- aprins
- medicamente antiaritmice (procainamidă, sotalol)
- medicamente antibacteriene
- medicamente antihipertensive (inhibitori ai ECA, beta-blocante)
- medicamente anti-cancer (busulfan, ciclofosfamidă, 5-fluorouracil)
- manitol
- teofilină
Hemodializa: contraindicații
Contraindicațiile includ:
- afecțiuni infecțioase severe, rezistente la tratament (de exemplu, tuberculoza pulmonară în descompunere)
- deteriorarea ireversibilă a altor organe
- hipotensiune care nu răspunde la medicamentele presor
- boală neoplazică diseminată (prezența metastazelor), stadii finale ale bolii neoplazice
- sindrom psihoorganic
- stare după un accident vascular cerebral sever
- tulburări psihice (lipsa cooperării pacientului)
- demență avansată
- fără consimțământul pacientului
Hemodializa: complicații
Complicațiile hemodializei includ:
- hipotensiune dializă
- crampe musculare
- sindromul de decompensare a dializei
- hipoxemie
- Aritmie cardiacă
- sângerare
- hepatita B și hepatita C
- Infecția cu HIV și citomegalovirus
- boală osoasă metabolică
- boala renală chistică dobândită
- pericardită
- anemie
Dializa peritoneală
Când spunem dializă peritoneală ne referim fie la dializa peritoneală ambulatorie continuă, fie la dializa peritoneală automată.
Dializa peritoneală ambulatorie continuă se bazează pe înlocuirea a 2-3 litri de lichid proaspăt pentru dializă, de obicei de 4 ori pe zi. Cantitatea totală de lichid modificată zilnic include aproximativ 2 litri de ultrafiltrat obținut. În această metodă, lichidul de dializă pre-încălzit este introdus printr-un cateter special în cavitatea peritoneală, unde rămâne timp de 4-5 ore.
Dializa peritoneală automată se efectuează automat folosind un dispozitiv special - așa-numitul ciclist. Acest aparat, conform unui program pre-programat, incluzând numărul de modificări și timpul de îmbătrânire, efectuează schimbări multiple ale lichidului de dializă peste noapte. În ambele tipuri de dializă peritoneală, lichidul de dializă conține o soluție de glucoză hipertonică cu ioni de sodiu, calciu, magneziu și clorură, precum și lactat. În plus, pacienții, urmând principiile asepsiei, trebuie să conecteze independent cateterul introdus în cavitatea peritoneală cu canalele de scurgere care duc la următoarele pungi cu lichid proaspăt pentru dializă.
Cum funcționează dializa peritoneală?
Pe măsură ce insuficiența renală progresează, este necesară creșterea frecvenței de înlocuire și a volumului total de lichid pentru dializă. Timpul schimbului unic este ales astfel încât, la sfârșitul depozitării fluidului în cavitatea peritoneală, concentrațiile substanțelor precum ureea în sânge și în lichidul de dializă să fie aproape identice. Adăugarea de glucoză în lichidul de dializă asigură eliminarea a 300-1000 ml de ultrafiltrat pentru fiecare schimbare a lichidului de dializă. Concentrația de glucoză în modificările individuale ale fluidelor este determinată pe baza tensiunii arteriale a pacientului și a stării de hidratare a acestuia.
Dializa peritoneală: indicații
Indicațiile pentru dializa peritoneală se bazează pe preferințele de viață ale pacientului și condițiile tehnice pentru utilizarea acestei metode.
Dializa peritoneală este utilizată la pacienți:
- cu un risc crescut de complicații cardiovasculare
- cu contraindicații la utilizarea anticoagulantelor
- cu acces vascular dificil pentru hemodializă
- trăind departe de un centru de hemodializă
Dializa peritoneală: contraindicații
Contraindicațiile absolute includ:
- fibroza membranei peritoneale
- lichid în cavitatea pleurală cu scurgeri în cavitatea peritoneală
- prezența unei colostomii sau nefrostomii
- intervenții chirurgicale recente pe piept sau abdomen
- aderențe extinse în cavitatea peritoneală
Contraindicațiile relative includ:
- boala de rinichi cu chisturi multiple
- diverticuloză de colon
- obezitate
- boală vasculară periferică
Dializa peritoneală: complicații
Complicațiile dializei peritoneale pot fi împărțite în complicații mecanice, cardiovasculare, pulmonare, inflamatorii și metabolice.
- Complicațiile mecanice includ durere în timpul schimbului de lichide, probleme cu drenarea lichidului, umflarea scrotului, dureri de spate și, rareori, perforație intestinală.
- Complicațiile cardiovasculare includ supraîncărcarea pacientului, precum și hipotensiunea arterială și hipertensiunea arterială.
- În cazul complicațiilor pulmonare, pot apărea hipoxie, atelectazie și lichid pleural.
- Cea mai importantă complicație inflamatorie este peritonita, care poate fi de natură bacteriană, fungică sau sclerotică. În acest caz, se poate observa turbiditatea lichidului de dializă, iar colorarea lui Gram arată prezența agenților patogeni. Pacientul poate raporta, de asemenea, simptome gastro-intestinale, cum ar fi dureri abdominale, crampe, constipație sau diaree.
- În plus, poate apărea infecția tunelului cateterului, a gurii exterioare a cateterului și a pancreatitei.
- Complicațiile metabolice includ hipertrigliceridemia și hiperglicemia.
O metodă de dializă care funcționează similar cu rinichii umani deja în Polonia
Hemodializa extinsă, pe scurt HDx, este o nouă metodă de hemodializă. Se bazează pe utilizarea noului dializator THERANOVA, care, datorită tehnologiei inovatoare a structurii membranei dializatorului, elimină în mod eficient particulele medii mari și toxinele uremice din sânge, ceea ce nu a fost realizat până acum cu hemodializa convențională. Rezultatele studiilor observaționale ale pacienților supuși hemodializei extinse au fost prezentate la cel de-al 54-lea Congres al Societății Europene de Nefrologie (ERA-EDTA) și la Congresul Săptămânii Rinichilor, organizat de Societatea Americană de Nefrologie (ASN).
- Rezultatele cercetărilor au arătat că hemodializa extinsă (HDx) îndepărtează în mod eficient particulele medii mari și toxinele uremice din sânge, ceea ce până acum nu a fost realizat cu hemodializa convențională. Aceasta înseamnă că noua tehnologie permite purificarea sângelui din compuși toxici într-un grad similar cu cel al rinichiului uman, explică Prof. Michał Nowicki, președintele Societății Nefrologice Poloneze, și adaugă - Sper că această nouă metodă poate contribui semnificativ la îmbunătățirea stării clinice și a calității vieții pacienților cu dializă - adaugă expertul. Dializorul poate fi integrat în infrastructura de hemodializă existentă și poate îmbunătăți calitatea terapiei fără investiții suplimentare în echipamente specializate.








-resekcja-odka-wady-i-zalety-film-z-operacji.jpg)