Ulcerul Buruli este o boală tropicală cronică, contagioasă, cauzată de bacteria Mycobacterium ulcerans. Este o boală endemică, adică se găsește în rândul populației care trăiește într-o anumită zonă. Boala afectează pielea, țesutul subcutanat, mușchii și oasele și poate provoca dizabilități severe, adesea pe tot parcursul vieții.
Ulcerația prin burula este o boală caracteristică climelor tropicale și subtropicale și apare mai ales în Africa, Asia de Sud-Est, America de Sud și Australia. După tuberculoză și lepră, este a treia cea mai frecventă micobacterioză din lume, deci puteți vedea că această problemă nu este neobișnuită. Mai mult, în 2015, OMS a înregistrat câteva mii de cazuri în peste o duzină de țări noi, dar cu toate acestea, s-a anunțat că numărul total de cazuri a scăzut în ultimii ani. Trebuie menționat faptul că, în majoritatea cazurilor, ulcerul Buruli este diagnosticat la copiii cu vârsta sub 15 ani. Cu toate acestea, nici o predispoziție sexuală la boală nu a fost dezvăluită.
Ulcerul Burulei: cauze
Mycobacterium ulcerans provoacă infecția printr-un mecanism necunoscut până acum. Există rapoarte că boala apare ca urmare a suprainfecției rănilor cutanate. Unii oameni cred că bacteriile pot fi răspândite de către bug-uri de pat la animale. Cu toate acestea, acestea sunt doar ipoteze, deoarece cercetările sunt în curs de desfășurare pentru a explica patogeneza detaliată.
Ulcerul Buruli - simptome și evoluție clinică
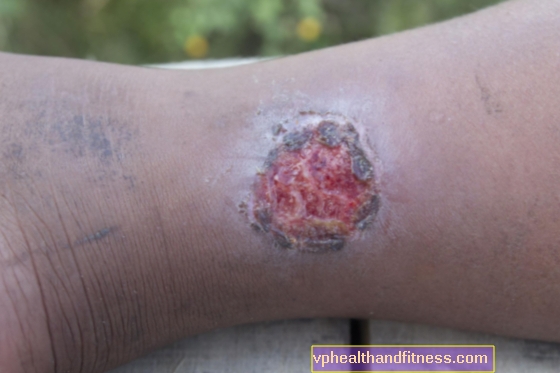
Evoluția bolii poate diferi pentru fiecare dintre zonele endemice, dar tabloul clinic al ulcerului Buruli are mai multe trăsături distinctive care pot fi observate în fiecare dintre ele. Boala se manifestă inițial ca o bucată nedureroasă, placă sau indurație care apare pe extremități (puțin mai des pe membrele inferioare decât pe membrele superioare), alunecând pe piele și, eventual, cu o ușoară umflare. În timp, leziunea devine ulcerație tot mai profundă, care provoacă treptat necroză a pielii, a țesutului subcutanat și a țesuturilor moi. Ulcerul este delimitat de o margine netedă și ridicată.
Potrivit OMS, ulcerul Burula a fost împărțit în 3 categorii. Prima este când doar o mică modificare este vizibilă pe piele, ceea ce nu afectează stratul de acoperire. Dacă tratamentul adecvat nu este implementat de la început, după aproximativ 4 săptămâni, se va dezvolta o a doua etapă, care include noduli ulcerați și non-ulcerați, care pot fi însoțiți de umflături. A treia categorie, cea mai periculoasă, include inflamația oaselor, mușchilor, articulațiilor și toate modificările distructive din interiorul acestora.
În mai mult de 70% din cazuri, boala este diagnosticată în stadiul ulcerului.
Rănile durează multe luni pentru a se vindeca, iar procesul implică adesea formarea cheloidelor. Cel mai adesea, boala are consecințe permanente sub forma contracturilor musculare, deformarea articulațiilor sau chiar a membrelor întregi. S-ar părea că o astfel de distrugere gravă a țesuturilor provoacă răspunsul sistemic al organismului. Cu toate acestea, bacteriile responsabile de formarea sa produc o substanță numită miccolactonă. Această toxină provoacă imunosupresie locală, adică celulele care ar trebui să apere corpul uman împotriva agenților patogeni sunt inactivate și, prin urmare, nu pot participa la procesele responsabile de formarea durerii sau febrei.
Citește și: AMEBOZĂ (amoebiază) - boală tropicală Boala Chagas - cauze, simptome, tratament Malarie - o boală tropicală mortală. Cât știi despre febră?Cum detectez un ulcer Burula?
În marea majoritate a cazurilor, un medic cu experiență în zona endemică este capabil să diagnosticheze un ulcer Burula pe baza tabloului clinic. Există patru metode de laborator disponibile pentru diagnosticarea bolii. Testul cel mai frecvent utilizat este testul PCR, care permite detectarea ADN-ului bacterian în proba testată. În plus, ulcerația Burula poate fi identificată prin cultură celulară, examen histopatologic sau analiză directă a materialului biologic la microscop. În prezent, se lucrează la introducerea unei metode moderne de ajutor în diagnosticul bolii. Este să se bazeze pe teste care detectează miccolactona menționată mai sus în materialul colectat de la pacient. Această examinare este mai sensibilă decât examinarea microscopică și, datorită simplității sale, ar putea fi utilizată pe scară largă în zonele în care diagnosticul mai complex nu este disponibil.
Ulcerul Buruli: de ce ar trebui diferențiat?
În funcție de vârsta pacientului, de întinderea leziunii, de latitudinea la care este localizată și de afecțiunile însoțitoare, ar trebui excluse treptat diferite entități ale bolii, care pot semăna cu ulcerul Burula. Leziunile nodulare inițiale pot semăna, dar nu se limitează la, cu furuncul, lipomul, leziunile fungice sau alte infecții ale pielii sau ale țesutului subcutanat.
În Australia, leziunile papilare pot indica o mușcătură de către diferite insecte tipice zonei.
Umflarea care apare în ulcerele Buruli poate semăna cu celulita, care este o infecție bacteriană a pielii și a țesutului subcutanat, în care, spre deosebire de boala în cauză, pacientul se plânge de durere și febră mare.
La pacienții mai în vârstă cu antecedente de ulcerație a membrelor inferioare, aceasta ar trebui diferențiată de, printre altele, de modificările cursului insuficienței venoase cronice sau, de exemplu, de modificările ischemice cauzate de ateroscleroză sau diabet.
În climatul tropical, ar trebui să ne amintim despre leziunile cutanate care apar în cursul leishmaniozei cutanate, onchocercozei sau ulcerului moale cauzat de Haemophilus ducreyi.
Istoricul medical colectat corect joacă un rol foarte important în diagnosticul ulcerelor de Burula. Chiar dacă ne aflăm într-o zonă care nu este endemică pentru această entitate de boală, trebuie să ne amintim că în zilele noastre mulți oameni decid să călătorească în cele mai îndepărtate colțuri ale lumii, unde este posibil să „prindem” multe boli care nu se găsesc în patria noastră.
Ulcerul Burula: tratament și prognostic
În tratamentul ulcerelor Buruli, cel mai important rol este diagnosticul bolii cât mai curând posibil și implementarea terapiei adecvate cât mai curând posibil. Boala progresează treptat și ar trebui să faceți tot posibilul pentru a evita cele mai grave complicații ale acesteia care pot duce la invaliditate permanentă.
Recomandările actuale se bazează pe o combinație de opt săptămâni de antibiotice rifampicină și streptomicină. Acest tratament trebuie să preceadă orice tratament chirurgical. Timpul de tratament și tipul de antibiotic sunt aceleași pentru toți pacienții, indiferent de stadiul bolii lor. Doar pentru femeile gravide se recomandă trecerea de la streptomicină la claritromicină.
Uneori este necesar să fie supus unui tratament chirurgical, care constă în principal în îndepărtarea țesutului mort și repararea tuturor rănilor. Unii pacienți necesită uneori reabilitare adecvată, ceea ce este din păcate imposibil în unele părți ale lumii.
Boala, în afară de faptul că uneori poate duce la deteriorarea permanentă a organismului, rareori pune viața în pericol. Ulcerarea burulei poate fi mai agresivă la pacienții infectați cu HIV și efectul tratamentului poate să nu fie la fel de satisfăcător ca la persoanele imunocompetente.
Merită știutExistă vreo profilaxie care poate preveni ulcerarea Burulei?
Până când nu se cunoaște calea precisă de transmitere a bacteriilor care cauzează ulcere Burula, nu se poate implementa profilaxia adecvată. S-a raportat că vaccinul BCG oferă imunitate pe termen scurt la micobacterii patogene, dar utilizarea de rutină a acestui vaccin în prevenirea ulcerului Burula nu s-a dovedit a fi eficientă. Singura modalitate este observarea activă și educarea locuitorilor din zonele endemice Mycobacterium ulceransprecum și diagnosticarea și verificarea rapidă a tuturor modificărilor suspecte care apar pe piele.
Articol recomandat:
MEDICAMENT DE CĂLĂTORIE medic - consultați un medic înainte de a merge la tropice